
esCCO
Ridefinire la qualità delle cure con esCCO
Nihon Kohden sta ridefinendo la qualità delle cure con una tecnologia innovativa—esCCO (estimated Continuous Cardiac Output), introducendo informazioni volumetriche a tutti i livelli di cura nonostante il livello di invasività. esCCO è una nuova tecnologia per determinare l’output cardiaco utilizzando il tempo di transito dell’onda del polso (PWTT), ottenuto dai segnali di ossimetria del polso e ECG. Le prestazioni di esCCO nel monitorare i cambiamenti nell’output cardiaco e nel volume sistolico sono state valutate in studi clinici e la sua accuratezza è stata dimostrata come rilevante per l’uso clinico. Poiché esCCO calcola l’output cardiaco utilizzando parametri di misurazione standard, non richiede tecniche speciali o materiali di consumo speciali. Con esCCO, è possibile fornire una gestione emodinamica ottimale ai pazienti a cui non poteva essere misurata la gittata cardiaca a causa dei costi o della carenza di risorse umane.
Trending prestazioni affidabili
Facile
Nessun sensore aggiuntivo
esCCO per l’ottimizzazione dei fluidi
È stato riportato che una gestione ottimale dei fluidi basata su parametri volumetrici come il volume sistolico e l’indice cardiaco potrebbe migliorare i risultati dei pazienti, inclusa una riduzione della durata della degenza e del tasso di complicazioni. Pertanto, ora c’è una crescente domanda di metodi meno invasivi e più efficienti per gestire i trend emodinamici per una migliore cura del paziente. L’esCCO non invasivo e facile da usare può fornire una soluzione utile a questo scopo compensando le carenze di altri metodi attualmente disponibili sul mercato.
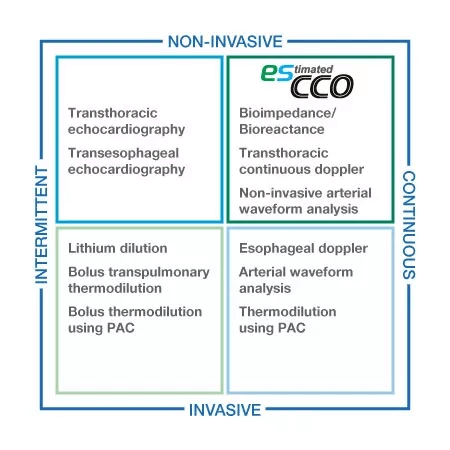
Informazioni volumetriche per tutti i livelli di cura
esCCO fornisce informazioni sulla gittata cardiaca utilizzando solo parametri comuni dei segni vitali come ECG, SpO2 e pressione sanguigna, senza richiedere sensori aggiuntivi o formazione speciale. Il monitoraggio dei trend emodinamici sarà disponibile con esCCO per tutti i livelli di cura, non solo durante interventi chirurgici maggiori, ma anche in procedure a basso rischio per pazienti ad alto rischio che mostrano una maggiore probabilità di sanguinamento o qualsiasi stress emodinamico. Inoltre, esCCO può essere un indice affidabile durante la somministrazione di fluidi in vari contesti clinici. L’aggiunta di esCCO al monitoraggio convenzionale dei pazienti può portare all’ottimizzazione della gestione dei fluidi, alla riduzione del rischio di complicanze e, infine, a migliori risultati, inclusa una riduzione della durata della degenza.
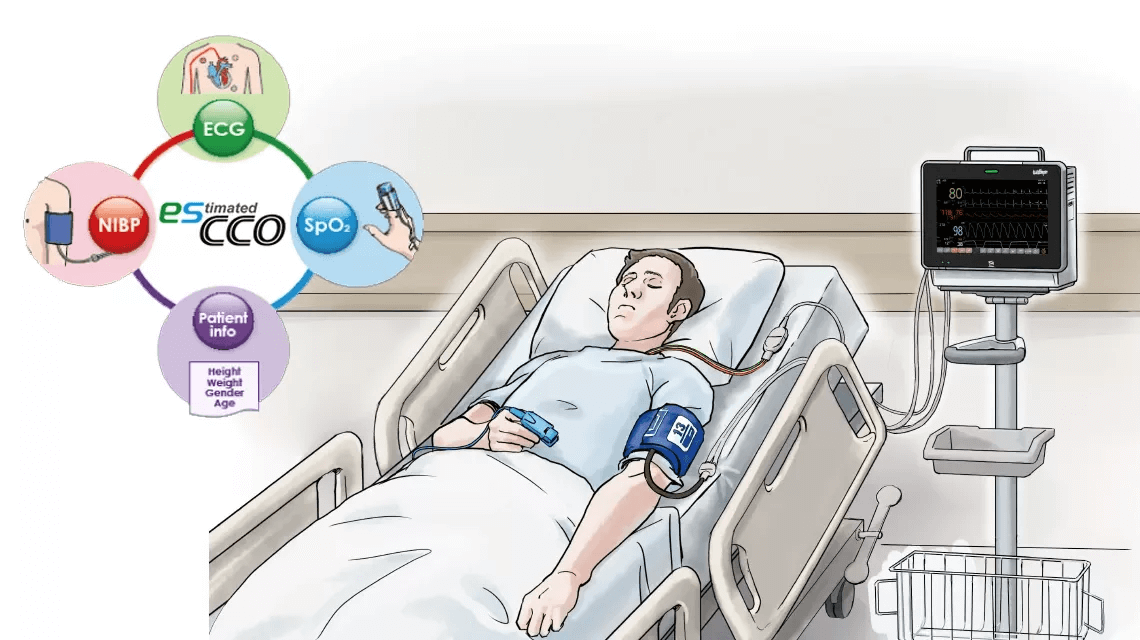
Applicazioni potenziali di esCCO
Monitoraggio emodinamico dopo la rimozione del catetere dell’arteria polmonare o della termodiluzione transpolmonare.
Ottimizzazione emodinamica dei pazienti non idonei a tecniche più aggressive e rischiose (ad esempio, catetere dell’arteria polmonare).
Supporto nel processo decisionale per la gestione dei fluidi orientata agli obiettivi e altro ancora.
Strumento di triage per la rilevazione precoce del deterioramento improvviso.
1 Ishihara H, Okawa H, Tanabe K, Tsubo T, Sugo Y, Akiyama T, Takeda S. A New Non-Invasive Continuous Cardiac Output Trend Solely Utilizing Routine Cardiovascular Monitors. J Clin Monit Comput 2004; 18: 313–320.
2 Yamada T, Tsutsui M, Sugo Y, Sato T, Akazawa T, Sato N, Yamashita K, Ishihara H, Takeda J. Multicenter Study Verifying a Method of Noninvasive Continuous Cardiac Output Measurement Using Pulse Wave Transit Time: A Comparison with Intermittent Bolus Thermodilution Cardiac Output. Anesth Analg. 2012 Mar 30
3 Wakeling HG et al. Intraoperative oesophageal Doppler guided fluid management shortens postoperative hospital stay after major bowel surgery. Br J Anaesth 2005; 95 : 634-42.
4 Mayer J et al. Goal-directed intraoperative therapy based on autocalibrated arterial pressure waveform analysis reduces hospital stay in high-risk surgical patients: a randomized, controlled trial. Crit Care 2010; 14: R18.
Principio di esCCO
Tempo di Transito dell’Onda di Polso come Tecnologia Essenziale per esCCO
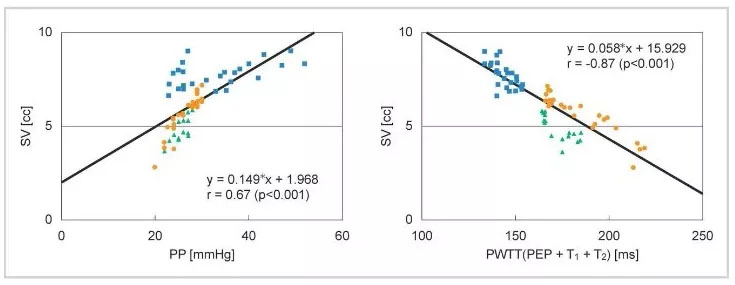
Il tempo di transito dell’onda del polso (PWTT) è definito come il tempo dal picco dell’onda R dell’ECG al punto di salita dell’onda del polso. Il punto di salita dell’onda del polso è definito come il punto in cui l’onda del polso differenziata raggiunge il 30% della sua ampiezza massima. Il PWTT è composto da tre intervalli: periodo di pre-eiezione (PEP), tempo di transito dell’onda del polso attraverso l’arteria elastica (T1) e tempo di transito dell’onda del polso attraverso le arterie periferiche (T2) (Figura 1).
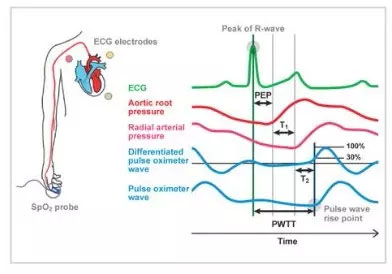
Il PEP riflette la contrattilità cardiaca e il precarico e si accorcia man mano che aumentano la contrattilità cardiaca e il precarico. T1 dipende dalla compliance arteriosa e si accorcia quando aumenta la pressione sanguigna. T2 riflette la resistenza vascolare man mano che il vaso sanguigno si dilata. Pertanto, basandoci sui vari elementi della gestione emodinamica inclusi nel PWTT, combinati con i risultati fisiologici relativi alla gittata cardiaca (CO), abbiamo validato la sua applicazione clinica. Di conseguenza, è stato fatto un tentativo iniziale di inferire la pressione sanguigna dal PWTT. Tuttavia, è diventato chiaro che i cambiamenti nel PWTT erano diversi quando venivano somministrati farmaci agonisti cardiovascolari. È stato osservato che il PWTT e il volume sistolico (SV) mostrano una buona correlazione anche quando i cambiamenti nella pressione sanguigna e nel SV non coincidono durante la somministrazione di farmaci (Figura 2).
Formula di esCCO
La maggior parte dei dispositivi esistenti per la misurazione della gittata cardiaca utilizza il metodo del contorno del polso, che calcola il volume dall’onda di pressione arteriosa, come principio di misurazione. Questo mostra che c’è una buona correlazione tra il volume sistolico (SV) e la pressione del polso (PP) (Equazione (1)).
SV = K × PP (1) K: una costante
Inoltre, nel concetto di base di esCCO, PWTT e SV nella Figura 2 sono in buona correlazione, il che può essere mostrato come equazione (2).
SV = α’ × PWTT + β’ (2) α’: una costante β’: un coefficiente
L’equazione (2) può essere ampliata all’equazione (3) utilizzando l’equazione (1) per includere il componente di compliance K.
SV= K × ( α × PWTT + β ) (3) α: una costante, β e K: coefficienti
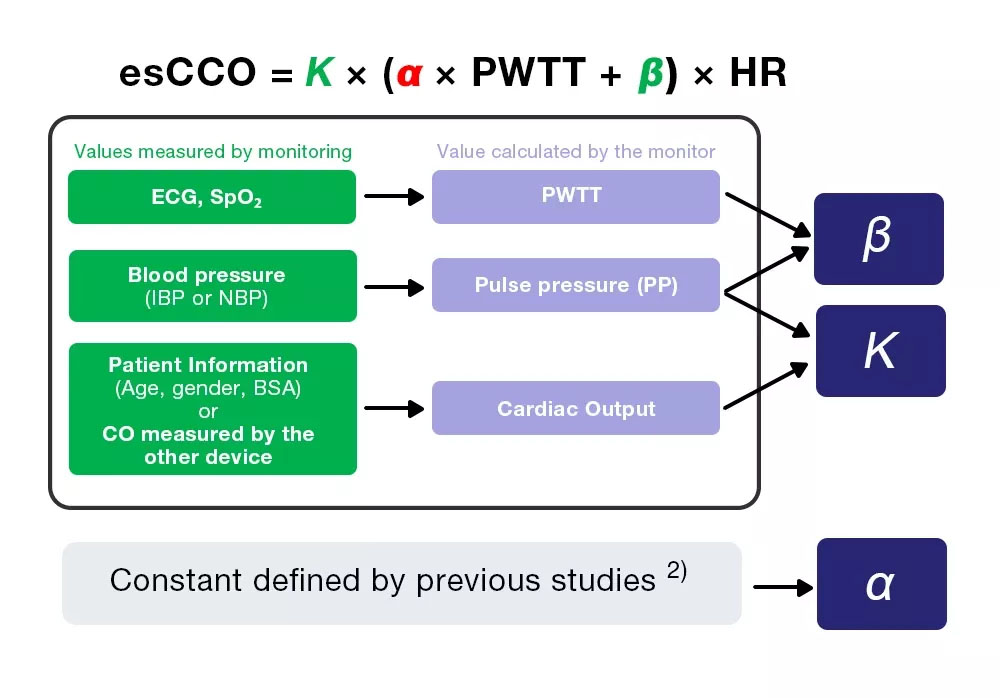
Sulla base di quanto sopra, la gittata cardiaca viene misurata continuamente utilizzando PWTT, e esCCO viene ottenuto utilizzando l’equazione (4).
CO = SV × HR = K × (α × PWTT + β) × HR = esCCO (4)
α: una costante, β e K: coefficienti
Calibrazione di esCCO
esCCO ottiene la gittata cardiaca dall’equazione (4), che include tre coefficienti (K, α e β).
esCCO = K × (α ×PWTT +β) ×HR (4)
Dei tre coefficienti, α è una costante (2) ottenuta da studi precedenti. K e β sono determinati inserendo i tre valori (PWTT, PP e CO) calcolati tramite monitoraggio durante la calibrazione. Tuttavia, il CO per la calibrazione è ottenuto dalle informazioni del paziente, il che consente una misurazione non invasiva, una delle caratteristiche principali di esCCO.
Riferimento
1) Sugo Y, UkawaT, Takeda S, Ishihara H, Kazama T, Takeda Z. 2010. A Novel ContinuousCardiac Output Monitor Based on Pulse Wave Transit Time. Conf Proc IEEE Eng MedBiol Soc. 2010: 2853-6.
2) Ishihara H, Okawa H, Tanabe K, Tsubo T, Sugo Y, Akiyama T, Takeda S. A New Non-Invasive Continuous Cardiac Output Trend Solely Utilizing Routine Cardiovascular Monitors. J Clin Monit, 2004; 18: 313–320.
Prestazioni basate su prove
Nel 2004, abbiamo riportato che esCCO ha una alta correlazione con la gittata cardiaca continua (CCO). Mentre eseguivamo diversi test clinici, è stato redatto il seguente rapporto su precisione e reattività, che sono i punti chiave delle prestazioni di misurazione.
Precisione della misurazione
Nel 2009, l’efficacia di esCCO nell’applicazione pratica è stata valutata in uno studio multicentrico in 7 strutture in Giappone e i risultati dello studio sono stati riportati in un articolo nel 2012.
Multicenter Study Verifying a Method of Noninvasive Continuous Cardiac Output Measurement Using Pulse Wave Transit Time: A Comparison with Intermittent Bolus Thermodilution Cardiac Output
Autori:Yamada T, Tsutsui M, Sugo Y, Sato T, Akazawa T, Sato N, Yamashita K, Ishihara H, Takeda J. Riferimento: Anesth Analg 2012;115:82-6. July 2012, Vol.115, No.1.
Contesto
Molte tecnologie sono state sviluppate per il monitoraggio del flusso cardiaco meno invasivo. esCCO è una delle tecnologie che determinano la gittata cardiaca utilizzando il tempo di transito dell’onda del polso (PWTT). Quando utilizzato insieme al monitoraggio di base di ECG, SpO2 e pressione sanguigna utilizzando elettrodi ECG, sonde SpO2 e bracciali, esCCO può essere applicabile al monitoraggio circolatorio clinico di tutti i pazienti, compresi quelli a basso rischio. L’efficacia di esCCO è stata valutata utilizzando PWTT in uno studio congiunto multi-istituzionale.
Metodo
Lo studio ha confrontato esCCO e la gittata cardiaca misurata mediante termodiluizione in bolo intermittente (ICO) in 213 casi in 7 strutture in Giappone (139 casi in terapia intensiva, 74 casi in sala operatoria). ECG, SpO2 e pressione arteriosa invasiva sono stati misurati per tutti i pazienti, e esCCO è stato calibrato una volta. Per la misurazione di ICO, la gittata cardiaca è stata misurata una volta al giorno per i pazienti in terapia intensiva e ogni ora per i pazienti in sala operatoria, e appena prima della rimozione del catetere dell’arteria polmonare per entrambi i gruppi di pazienti. ICO e esCCO sono stati confrontati mediante analisi di correlazione e analisi di Bland-Altman, e sono stati valutati anche i cambiamenti nel bias nel tempo.
Risultato
Correlazione tra esCCO e ICO
Sono stati ottenuti un totale di 587 punti di misurazione da 213 pazienti. Le demografie dei pazienti sono mostrate nella Tabella 1.
n | Età | Genere (M/F) | Altezza (cm) | Peso (kg) | BSA (㎡) | |
|---|---|---|---|---|---|---|
| Totale | 213 | 65.1 ± 12.7 | 142/71 | 160.0 ±10.3 | 59.2 ±12.5 | 1.61 ±0.20 |
Tabella 1. Demografia dei pazienti
La correlazione tra esCCO e ICO era r = 0,79 (p<0,01) e il bias ± precisione era 0,13 ± 1,15 (L/min), il che suggerisce che esCCO ha una buona precisione di misurazione equivalente a ICO (Figura 4).
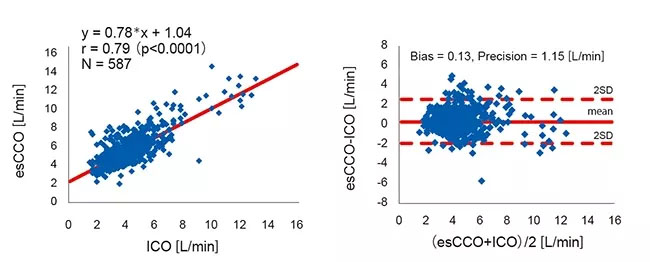
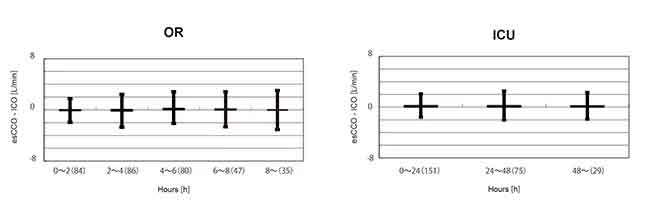
L’intervallo di confidenza al 95% per il bias medio tra esCCO e ICO era 0,04 a 0,22. Questo era all’interno dell’intervallo di ±0,3 (L/min), considerato accettabile per l’uso clinico. Per valutare i cambiamenti nel bias nel tempo, i dati per il periodo dopo la calibrazione nel gruppo OR sono stati divisi in 5 intervalli di 2 ore ciascuno. Non è stata trovata una differenza significativa nel bias di questi 5 intervalli. (ANOVA di Welch p = 0,07) Inoltre, nel gruppo ICU, i dati dopo la calibrazione sono stati divisi in 3 intervalli di 24 ore ciascuno. Non è stata trovata una differenza significativa nel bias di questi 3 intervalli. (ANOVA a misure ripetute P = 0,781) (Figura 5).
Sommario
C’era una forte correlazione tra esCCO e ICO e il bias era piccolo. Anche il cambiamento del bias nel tempo era piccolo.
Reattività
Nel 2015 è stato riportato un confronto con un metodo di misurazione basato sulla forma d’onda della pressione sanguigna invasiva (APCO), ampiamente utilizzato in molte strutture per misurare la gittata cardiaca. La gittata cardiaca mediante termodiluizione a bolo intermittente (ICO) è stata utilizzata come base per il confronto e il confronto delle variazioni nel tempo ha confermato che la reattività era paragonabile a quella di APCO.
Comparison of the ability of two continuous cardiac output monitors to measure trends in cardiac output: estimated continuous cardiac output measured by modified pulse wave transit time and an arterial pulse contour-based cardiac output device
Autori: Terada T, Oiwa A, Maemura Y, Robert S, Kessoku S, Ochiai R.Reference: J Clin Monit Comput. 2015 Sep 14.
Contesto
Il trapianto di rene è associato a numerose anomalie cardiovascolari, aumentando la gittata cardiaca e diminuendo la pressione arteriosa e la resistenza vascolare. Pertanto, il monitoraggio perioperatorio di questi parametri è cruciale per i pazienti sottoposti a trapianto di rene.
Questo studio ha confrontato esCCO, la gittata cardiaca misurata mediante termodiluizione a bolo intermittente (ICO) e la gittata cardiaca basata sulla pressione arteriosa (APCO), che si basa sull’osservazione della forma d’onda della pressione arteriosa.
Metodo
I pazienti adulti programmati per il trapianto di rene e in grado di fornire il consenso informato sono stati arruolati nella valutazione presso il Toho University Omori Medical Center.
ECG, SpO2 e pressione arteriosa invasiva sono stati misurati in tutti i pazienti.
ICO, esCCO e APCO sono stati misurati nei seguenti 4 momenti: dopo l’induzione dell’anestesia, prima che inizi la sutura del rene trapiantato, prima del clampaggio arterioso (rivascolarizzazione arteriosa) e alla fine dell’intervento chirurgico.
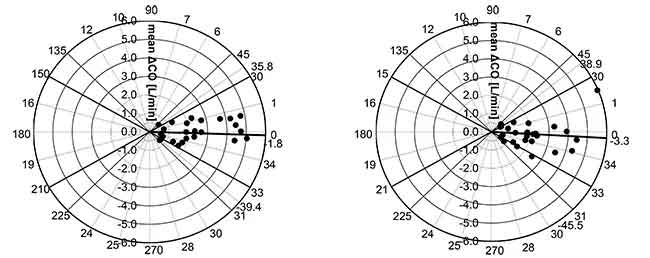
I risultati di ciascun algoritmo sono stati confrontati utilizzando l’analisi di correlazione, l’analisi di Bland e Altman e l’analisi del grafico polare.
Risultato
Il bias angolare medio di esCCO e ICO era di -1,8°, i limiti radiali di accordo erano di ± 37,6°. (Figura 6. Sinistra)
Il bias angolare medio di APCO e ICO era di -3,3°, i limiti radiali di accordo erano di ± 42,2°. (Figura 6. Destra)
Pertanto, possiamo dire che la correlazione, il bias e la capacità di tendenza tra esCCO e ICO sono comparabili a quelli tra APCO e ICO.
Un rapporto di caso (Figura 7) mostra che la capacità di tendenza di esCCO è comparabile con quella di APCO.
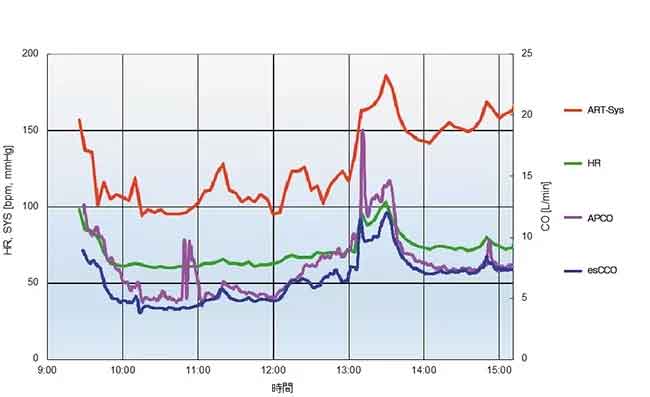
Uomo di 31 anni con un’altezza di 180 cm e un peso di 93,8 kg. I valori misurati di APCO ed esCCO erano rispettivamente 6,5 L/min e 4,7 L/min dopo l’induzione dell’anestesia, 7,3 L/min e 6,5 L/min prima dell’inizio della sutura del rene trapiantato, 14,3 L/min e 12,0 L/min prima del clampaggio dell’arteria (reperfusione arteriosa) dopo la sfida dei fluidi, e 7,4 L/min e 7,4 L/min alla fine dell’intervento chirurgico.
Sommario
La capacità di tendenza di esCCO è clinicamente accettabile e comparabile all’analisi della forma d’onda della pressione arteriosa.
Riferimento
1 Ishihara et al. 2004. A new non-invasive continuous cardiac output trend solely utilizing routine cardiovascular monitors. J Clin Monit, Dec, 18: 313-320.
2 Lawrence C. Siegel, Maeve M. Hennessy, Ronald G. Pearl. 1996. Delayed Time Response of the Continuous Cardiac Output Pulmonary Artery Catheter. Anesth Analg
Download di materiali - esCCO
-
Hemodynamic Management Using esCCO
-
Non-Invasive Hemodynamics Monitoring
-
Hemodynamics Graph for GDT
-
Hemodynamic Evaluation Using esCCO during Cesarean Section under Spinal Anesthesia
-
Improving the standard of non-invasive hemodynamic monitoring
-
Comparison of trend performance of esCCO and APCO in kidney transplantation
-
esCCO Performance Report
-
Experience with esCCOin Surgery in Elderly Patients
-
Continuous Cardiac Output from ECG and SpO2
-
Hemodynamic Management Using Estimated Cardiac Output (esCCO)
-
Anesthesia Management Using Estimated Continuous Cardiac Output (esCCO)
-
Can Estimated Continuous Cardiac Output Be Used in the Same Manner as Arterial Pressure-Based Cardiac Output
