
esCCO

La prochaine génération de surveillance hémodynamique non invasive
Redéfinir la qualité des soins avec esCCO
Nihon Kohden redéfinit la qualité des soins avec une technologie innovante—esCCO (débit cardiaque continu estimé), en introduisant des informations volumétriques à tous les niveaux de soins malgré le niveau d’invasivité. esCCO est une nouvelle technologie pour déterminer le débit cardiaque en utilisant le temps de transit de l’onde de pouls (PWTT), obtenu à partir des signaux de l’oxymétrie de pouls et de l’ECG. La performance d’esCCO pour suivre les changements de débit cardiaque et de volume systolique a été évaluée dans des études cliniques et sa précision a été jugée pertinente pour une utilisation clinique. Parce qu’esCCO calcule le débit cardiaque en utilisant des paramètres de mesure standard, il ne nécessite pas de techniques spéciales ni de consommables spéciaux. Avec esCCO, il est possible de fournir une gestion hémodynamique optimale aux patients qui ne pouvaient pas être mesurés avec le débit cardiaque en raison des coûts ou du manque de ressources humaines.
Performance de tendance fiable
Facile
Pas de capteurs supplémentaires
esCCO pour l’optimisation des fluides
Il a été rapporté qu’une gestion optimale des fluides basée sur des paramètres volumétriques tels que le volume systolique et l’indice cardiaque pourrait améliorer les résultats des patients, y compris une durée de séjour raccourcie et un taux de complications réduit. Il y a donc maintenant une demande croissante pour des méthodes moins invasives et plus efficaces pour gérer les tendances hémodynamiques pour de meilleurs soins aux patients. L’esCCO non invasif et facile à utiliser peut fournir une solution utile à cet effet en compensant les lacunes des autres méthodes actuellement disponibles sur le marché.
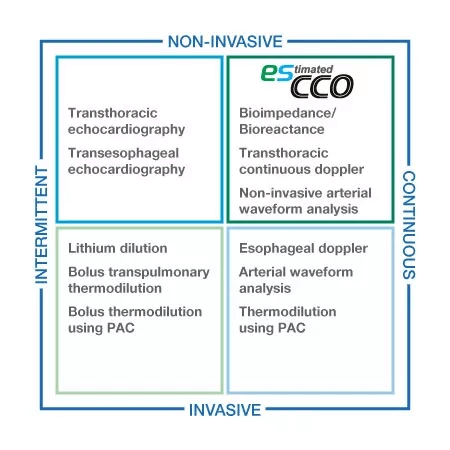
Informations volumétriques pour tous les niveaux de soins
esCCO fournit des informations sur le débit cardiaque en utilisant uniquement des paramètres vitaux courants tels que l’ECG, le SpO2 et la pression artérielle, sans nécessiter de capteurs supplémentaires ni de formations spéciales. La surveillance des tendances hémodynamiques sera disponible avec esCCO pour tous les niveaux de soins, non seulement pendant les interventions chirurgicales majeures, mais aussi lors de procédures à moindre risque pour les patients à haut risque présentant une probabilité accrue de saignement ou de stress hémodynamique. De plus, esCCO peut être un indice fiable lors de l’administration de fluides dans divers contextes cliniques. L’ajout d’esCCO à la surveillance conventionnelle des patients peut conduire à l’optimisation de la gestion des fluides, à la réduction du risque de complications et, finalement, à de meilleurs résultats, y compris une réduction de la durée de séjour.
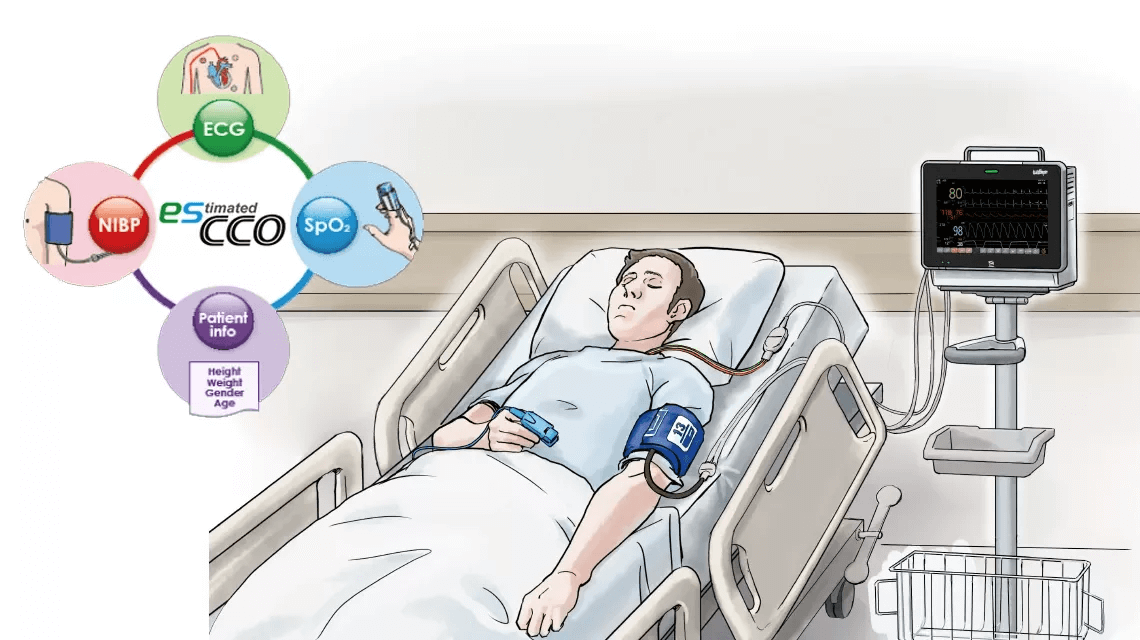
Applications potentielles de esCCO
Surveillance hémodynamique après le retrait du cathéter de l’artère pulmonaire ou de thermodilution transpulmonaire.
Optimisation hémodynamique des patients non éligibles aux techniques plus agressives et risquées (c’est-à-dire cathéter de l’artère pulmonaire).
Soutien dans le processus de prise de décision pour la gestion des fluides dirigée par objectifs et plus encore.
Outil de tri pour la détection précoce de la détérioration soudaine.
1 Ishihara H, Okawa H, Tanabe K, Tsubo T, Sugo Y, Akiyama T, Takeda S. A New Non-Invasive Continuous Cardiac Output Trend Solely Utilizing Routine Cardiovascular Monitors. J Clin Monit Comput 2004; 18: 313–320.
2 Yamada T, Tsutsui M, Sugo Y, Sato T, Akazawa T, Sato N, Yamashita K, Ishihara H, Takeda J. Multicenter Study Verifying a Method of Noninvasive Continuous Cardiac Output Measurement Using Pulse Wave Transit Time: A Comparison with Intermittent Bolus Thermodilution Cardiac Output. Anesth Analg. 2012 Mar 30
3 Wakeling HG et al. Intraoperative oesophageal Doppler guided fluid management shortens postoperative hospital stay after major bowel surgery. Br J Anaesth 2005; 95 : 634-42.
4 Mayer J et al. Goal-directed intraoperative therapy based on autocalibrated arterial pressure waveform analysis reduces hospital stay in high-risk surgical patients: a randomized, controlled trial. Crit Care 2010; 14: R18.
Principe de esCCO
Temps de Transit de l’Onde de Pouls comme Technologie Essentielle pour esCCO
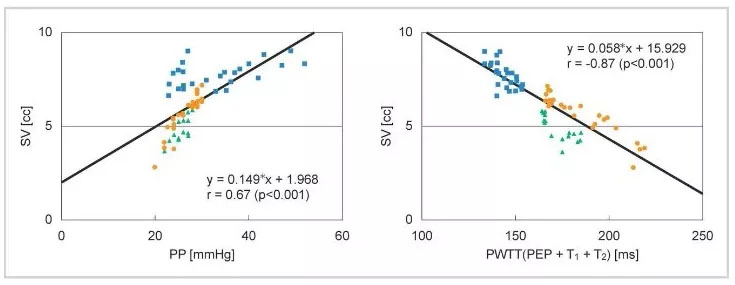
Le temps de transit de l’onde de pouls (PWTT) est défini comme le temps écoulé entre le pic de l’onde R de l’ECG et le point de montée de l’onde de pouls. Le point de montée de l’onde de pouls est défini comme le point où l’onde de pouls différenciée atteint 30 % de son amplitude maximale. Le PWTT se compose de trois intervalles : la période de pré-éjection (PEP), le temps de transit de l’onde de pouls à travers l’artère élastique (T1) et le temps de transit de l’onde de pouls à travers les artères périphériques (T2) (Figure 1).
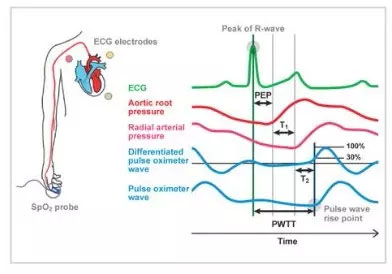
Le PEP reflète la contractilité cardiaque et la précharge et se raccourcit à mesure que la contractilité cardiaque et la précharge augmentent. T1 dépend de la compliance artérielle et se raccourcit lorsque la pression artérielle augmente. T2 reflète la résistance vasculaire à mesure que le vaisseau sanguin se dilate. Ainsi, en se basant sur les différents éléments de la gestion hémodynamique inclus dans le PWTT, combinés aux résultats physiologiques liés au débit cardiaque (CO), nous avons validé son application clinique. En conséquence, une première tentative a été faite pour déduire la pression artérielle à partir du PWTT. Cependant, il est devenu clair que les changements dans le PWTT étaient différents lorsque des médicaments agonistes cardiovasculaires étaient administrés. Il a été observé que le PWTT et le volume systolique (SV) montrent une bonne corrélation même lorsque les changements de pression artérielle et de SV ne coïncident pas pendant l’administration de médicaments (Figure 2).
Formule de esCCO
La plupart des dispositifs existants pour la mesure du débit cardiaque utilisent la méthode du contour du pouls, qui calcule le volume à partir de la forme d’onde de la pression artérielle, comme principe de mesure. Cela montre qu’il existe une bonne corrélation entre le volume systolique (SV) et la pression pulsée (PP) (Équation (1)).
SV = K × PP (1) K : une constante
De plus, dans le concept de base de l’esCCO, le PWTT et le SV de la Figure 2 sont en bonne corrélation, ce qui peut être montré par l’équation (2).
SV = α’ × PWTT + β’ (2) α’ : une constante β’ : un coefficient
L’équation (2) peut être étendue à l’équation (3) en utilisant l’équation (1) pour inclure le composant de compliance K.
SV= K × ( α × PWTT + β ) (3) α : une constante, β et K : coefficients
Sur la base de ce qui précède, le débit cardiaque est mesuré en continu en utilisant le PWTT, et l’esCCO est obtenu en utilisant l’équation (4).
CO = SV × HR = K × (α × PWTT + β) × HR = esCCO (4)
α : une constante, β et K : coefficients
Calibration de esCCO
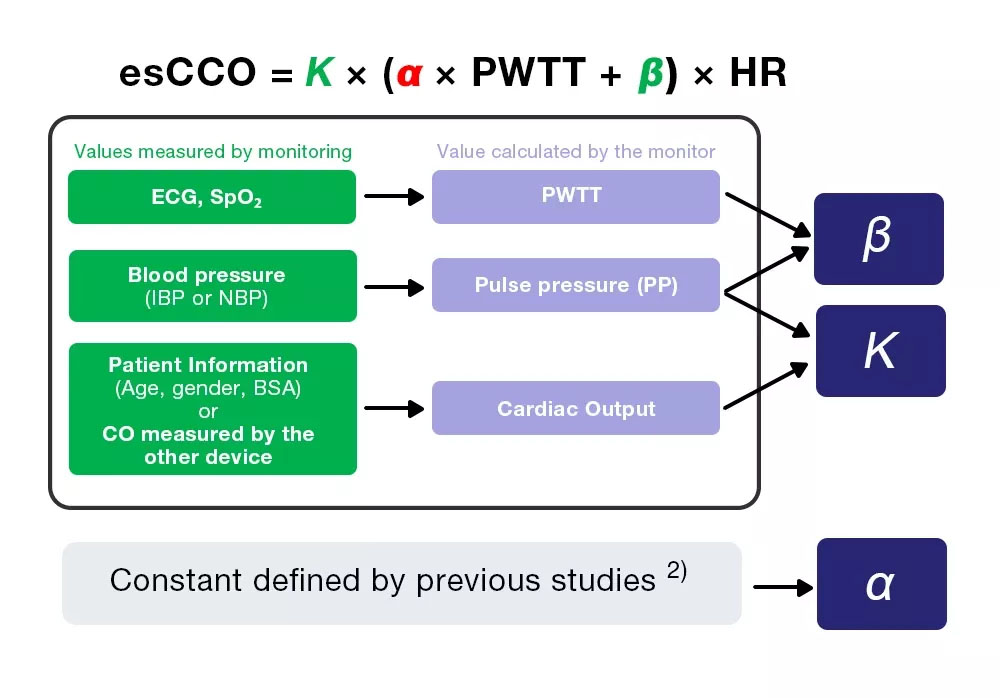
esCCO obtient le débit cardiaque à partir de l’équation (4), qui comprend trois coefficients (K, α et β).
esCCO = K × (α ×PWTT +β) ×HR (4)
Parmi les trois coefficients, α est une constante (2) obtenue à partir d’études antérieures. K et β sont déterminés en entrant les trois valeurs (PWTT, PP et CO) calculées par surveillance pendant l’étalonnage. Cependant, le CO pour l’étalonnage est obtenu à partir des informations du patient, ce qui permet une mesure non invasive, l’une des plus grandes caractéristiques de l’esCCO.
Référence
1) Sugo Y, UkawaT, Takeda S, Ishihara H, Kazama T, Takeda Z. 2010. A Novel ContinuousCardiac Output Monitor Based on Pulse Wave Transit Time. Conf Proc IEEE Eng MedBiol Soc. 2010: 2853-6.
2) Ishihara H, Okawa H, Tanabe K, Tsubo T, Sugo Y, Akiyama T, Takeda S. A New Non-Invasive Continuous Cardiac Output Trend Solely Utilizing Routine Cardiovascular Monitors. J Clin Monit, 2004; 18: 313–320.
Performance basée sur des preuves
En 2004, nous avons rapporté que l’esCCO a une haute corrélation avec le débit cardiaque continu (CCO). Alors que nous avons effectué plusieurs tests cliniques, le rapport suivant a été établi sur la précision et la réactivité, qui sont les points clés de la performance de mesure.
Précision de la mesure
En 2009, l’efficacité de l’esCCO en application pratique a été évaluée dans une étude multicentrique dans 7 établissements au Japon et les résultats de l’étude ont été rapportés dans un article en 2012.
Étude multicentrique vérifiant une méthode de mesure non invasive continue du débit cardiaque utilisant le temps de transit de l’onde de pouls : une comparaison avec le débit cardiaque par thermodilution en bolus intermittent
Auteurs : Yamada T, Tsutsui M, Sugo Y, Sato T, Akazawa T, Sato N, Yamashita K, Ishihara H, Takeda J. Référence :Anesth Analg 2012;115:82-6. July 2012, Vol.115, No.1.
Contexte
De nombreuses technologies ont été développées pour la surveillance du débit cardiaque moins invasive. esCCO est l’une des technologies qui déterminent le débit cardiaque en utilisant le temps de transit de l’onde de pouls (PWTT). Lorsqu’il est utilisé avec la surveillance de base de l’ECG, de la SpO2 et de la pression artérielle à l’aide d’électrodes ECG, de sondes SpO2 et de brassards, esCCO peut être applicable à la surveillance circulatoire clinique de tous les patients, y compris les patients à faible risque. L’efficacité de l’esCCO a été évaluée en utilisant le PWTT dans une étude conjointe multi-institutionnelle.
Méthode
L’étude a comparé l’esCCO et le débit cardiaque mesuré par thermodilution en bolus intermittent (ICO) pour 213 cas dans 7 établissements au Japon (139 cas en soins intensifs, 74 cas en salle d’opération). L’ECG, la SpO2 et la pression artérielle invasive ont été mesurés pour tous les patients, et l’esCCO a été calibré une fois. Pour la mesure de l’ICO, le débit cardiaque a été mesuré une fois par jour pour les patients en soins intensifs et toutes les heures pour les patients en salle d’opération, et juste avant le retrait du cathéter de l’artère pulmonaire pour les patients des deux groupes. L’ICO et l’esCCO ont été comparés par analyse de corrélation et analyse de Bland-Altman, et les changements de biais au fil du temps ont également été évalués.
Résultat
Corrélation entre esCCO et ICO
Un total de 587 points de mesure ont été obtenus de 213 patients. Les données démographiques des patients sont présentées dans le Tableau 1.
n | Âge | Sexe (H/F) | Taille (cm) | Poids (kg) | SC (㎡) | |
|---|---|---|---|---|---|---|
| Total | 213 | 65.1 ± 12.7 | 142/71 | 160.0 ±10.3 | 59.2 ±12.5 | 1.61 ±0.20 |
Tableau 1. Démographie des patients
La corrélation entre esCCO et ICO était r = 0,79 (p<0,01) et le biais ± précision était de 0,13 ± 1,15 (L/min), ce qui suggère que esCCO a une bonne précision de mesure équivalente à ICO (Figure 4).
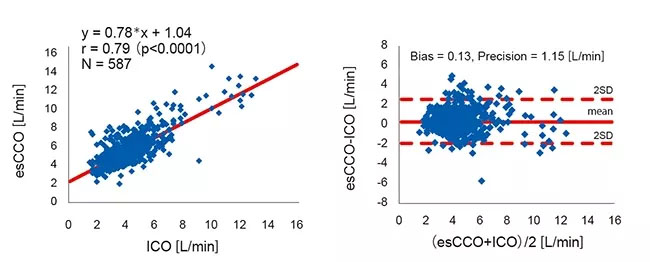
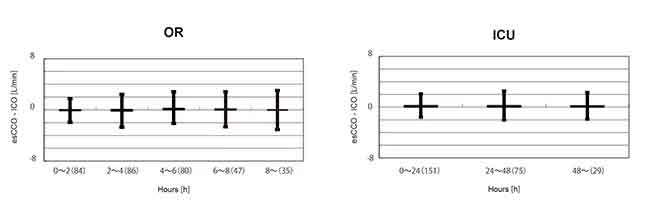
L’intervalle de confiance à 95% pour le biais moyen entre esCCO et ICO était de 0,04 à 0,22. Cela se situait dans la plage de ±0,3 (L/min), ce qui est considéré comme acceptable pour une utilisation clinique. Pour évaluer les changements de biais au fil du temps, les données pour la période après la calibration dans le groupe OR ont été divisées en 5 intervalles de 2 heures chacun. Aucune différence significative n’a été trouvée dans le biais de ces 5 intervalles. (ANOVA de Welch p = 0,07) De plus, dans le groupe ICU, les données après calibration ont été divisées en 3 intervalles de 24 heures chacun. Aucune différence significative n’a été trouvée dans le biais de ces 3 intervalles. (ANOVA à mesures répétées P = 0,781) (Figure 5).
Résumé
Il y avait une forte corrélation entre esCCO et ICO et le biais était faible. Le changement de biais au fil du temps était également faible.
Réactivité
Une comparaison a été rapportée en 2015 avec une méthode de mesure basée sur la forme d’onde de la pression artérielle invasive (APCO), qui est largement utilisée dans de nombreux établissements pour mesurer le débit cardiaque. Le débit cardiaque par thermodilution en bolus intermittent (ICO) a été utilisé comme base pour la comparaison et la comparaison des changements au fil du temps a confirmé que la réactivité était comparable à celle de l’APCO.
Comparaison de la capacité de deux moniteurs de débit cardiaque continu à mesurer les tendances du débit cardiaque : débit cardiaque continu estimé mesuré par temps de transit de l’onde de pouls modifié et un dispositif de débit cardiaque basé sur le contour du pouls artériel
Auteurs :Terada T, Oiwa A, Maemura Y, Robert S, Kessoku S, Ochiai R.Reference: J Clin Monit Comput. 2015 Sep 14.
Contexte
La transplantation rénale est associée à de nombreuses anomalies cardiovasculaires, augmentant le débit cardiaque et diminuant la pression artérielle et la résistance vasculaire. Par conséquent, la surveillance périopératoire de ces paramètres est cruciale pour les patients transplantés rénaux.
Cette étude a comparé esCCO, le débit cardiaque mesuré par thermodilution en bolus intermittent (ICO) et le débit cardiaque basé sur la pression artérielle (APCO), qui est basé sur l’observation de la forme d’onde de la pression artérielle.
Méthode
Les patients adultes programmés pour une transplantation rénale et capables de fournir un consentement éclairé ont été inclus dans l’évaluation au Centre Médical Universitaire Toho Omori.
L’ECG, la SpO2 et la pression artérielle invasive ont été mesurés chez tous les patients.
L’ICO, l’esCCO et l’APCO ont été mesurés aux 4 moments suivants : après l’induction de l’anesthésie, avant le début de la suture du rein transplanté, avant le clampage artériel (revascularisation artérielle) et à la fin de la chirurgie.
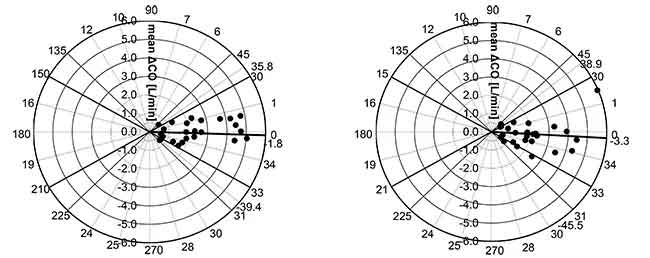
Les résultats de chaque algorithme ont été comparés en utilisant l’analyse de corrélation, l’analyse de Bland et Altman et l’analyse de graphique polaire.
Résultat
Le biais angulaire moyen de l’esCCO et de l’ICO était de -1,8°, les limites radiales d’accord étaient de ± 37,6°. (Figure 6. Gauche)
Le biais angulaire moyen de l’APCO et de l’ICO était de -3,3°, les limites radiales d’accord étaient de ± 42,2°. (Figure 6. Droite)
Ainsi, nous pouvons dire que la corrélation, le biais et la capacité de tendance entre l’esCCO et l’ICO sont comparables à ceux entre l’APCO et l’ICO.
Un rapport de cas (Figure 7) montre que la capacité de tendance de l’esCCO est comparable à celle de l’APCO.
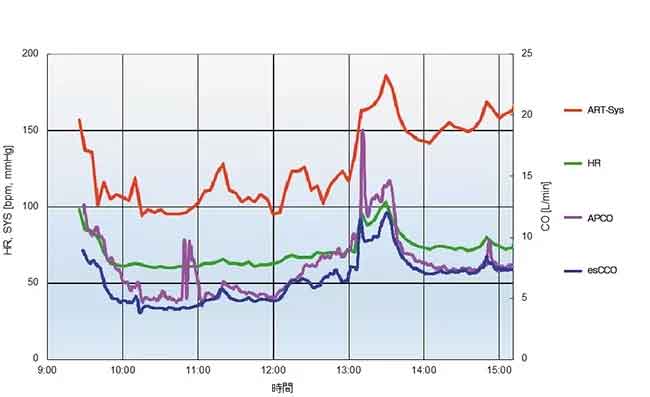
Homme de 31 ans mesurant 180 cm et pesant 93,8 kg. Les valeurs mesurées de l’APCO et de l’esCCO étaient respectivement de 6,5 L/min et 4,7 L/min après l’induction de l’anesthésie, 7,3 L/min et 6,5 L/min avant le début de la suture du rein greffé, 14,3 L/min et 12,0 L/min avant le clampage de l’artère (reperfusion artérielle) après le défi liquidien, et 7,4 L/min et 7,4 L/min à la fin de la chirurgie.
Résumé
La capacité de tendance de l’esCCO est cliniquement acceptable et comparable à l’analyse de la forme d’onde de la pression artérielle.
Référence
1 Ishihara et al. 2004. A new non-invasive continuous cardiac output trend solely utilizing routine cardiovascular monitors. J Clin Monit, Dec, 18: 313-320.
2 Lawrence C. Siegel, Maeve M. Hennessy, Ronald G. Pearl. 1996. Delayed Time Response of the Continuous Cardiac Output Pulmonary Artery Catheter. Anesth Analg
Téléchargements de matériel - esCCO
-
Hemodynamic Management Using esCCO
-
Non-Invasive Hemodynamics Monitoring
-
Hemodynamics Graph for GDT
-
Hemodynamic Evaluation Using esCCO during Cesarean Section under Spinal Anesthesia
-
Improving the standard of non-invasive hemodynamic monitoring
-
Comparison of trend performance of esCCO and APCO in kidney transplantation
-
esCCO Performance Report
-
Experience with esCCOin Surgery in Elderly Patients
-
Continuous Cardiac Output from ECG and SpO2
-
Hemodynamic Management Using Estimated Cardiac Output (esCCO)
-
Anesthesia Management Using Estimated Continuous Cardiac Output (esCCO)
-
Can Estimated Continuous Cardiac Output Be Used in the Same Manner as Arterial Pressure-Based Cardiac Output